В настоящее время существует множество заболеваний сердца, отличающихся по своей природе и уровню серьезности. Каждое из них имеет свои уникальные симптомы, методики диагностики и варианты лечения. Некоторые болезни требуют назначения медикаментов и изменения образа жизни, в то время как другие могут потребовать хирургического вмешательства.
– Проблемы с сердцем могут возникнуть у людей любого возраста, – отмечает эксперт в области кардиологии. – Существует много врожденных аномалий, а также патологии, наблюдаемые у детей. Однако с увеличением возраста населения возрастает и количество сердечно-сосудистых заболеваний. Примечательно, что данные болезни становятся все более распространенными среди молодежи. Если десять лет назад случаи гипертонии у тридцатилетних встречались крайне редко, то сейчас это уже не редкость.
Классификация сердечных заболеваний
Сердечное заболевание планетарно охватывает любые патологические состояния, которые воздействуют на структуру или функциональность сердца. Многие люди воспринимают сердечные заболевания как одно целое, однако на самом деле это обширная группа различных аномалий с множеством различных причин.
Существуют разнообразные классы сердечно-сосудистых заболеваний, которые можно классифицировать в зависимости от их воздействия на сердечную структуру или функциональность.
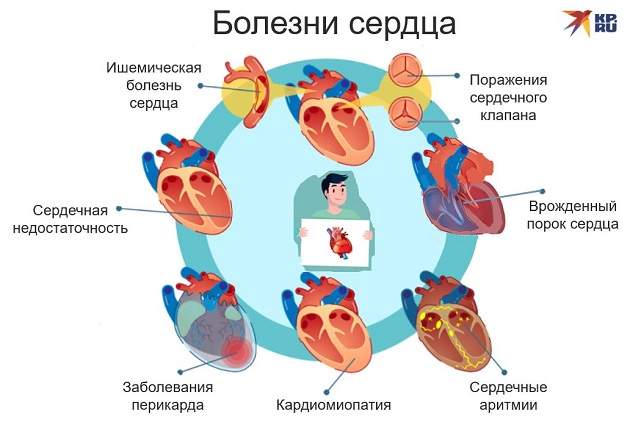
Ишемическая болезнь сердца. Чаще всего сокращенно ее именуют ИБС – это наиболее распространенная форма сердечного заболевания, особенно у пожилых людей. При ИБС происходят закупорки коронарных сосудов, обеспечивающих кровоснабжение сердечной ткани. Закупорка может быть вызвана образованием тромбов или отрывом атеросклеротических бляшек. Это может привести к снижению кровотока к сердцу и нарушению его кислородного обеспечения. Обычно заболевание начинается на фоне атеросклероза, известного как затвердевание артерий. При этом сосуды не полностью перекрываются, но все же остаются узкими. Ишемическая болезнь может проявляться болями в груди (стенокардия) либо приводить к сердечным приступам при полной закупорке сосуда.
Некоторые факторы могут повышать риск развития ишемической болезни сердца:
- возраст – для мужчин риск увеличивается после 55 лет, для женщин – после менопаузы;
- малоподвижный образ жизни;
- диабет или метаболические нарушения;
- наличие сердечно-сосудистых заболеваний у близких родственников;
- наследственные факторы;
- высокое артериальное давление;
- повышенный уровень «плохого» холестерина (ЛПНП) или сниженный уровень «хорошего» холестерина (ЛПВП);
- ожирение;
- курение;
- психоэмоциональные нагрузки.
Сердечные аритмии. Аритмия характеризуется нерегулярным сердечным ритмом. Серьезные нарушения ритма часто связаны с другими сердечными заболеваниями, но могут возникать и независимо от них.
Сердечная недостаточность. При этом состоянии сердце не справляется с перекачиванием крови, что приводит к недостаточному насыщению тканей кислородом и питательными веществами. Чаще всего сердечная недостаточность развивается на фоне ишемической болезни, но также может быть следствием заболеваний щитовидной железы, гипертонии, кардиомиопатии и других расстройств.
Поражения сердечных клапанов. В сердце расположены четыре клапана, которые регулируют направление кровотока. Дефекты клапанов могут затруднять их открытие и закрытие.
Если клапан поврежден, это может препятствовать нормальному кровотоку или приводить к его чрезмерному обратному току. Кроме того, клапан может работать некорректно.
К причинам заболеваний сердечных клапанов относятся инфекции, например, ревматическая лихорадка, врожденные пороки, высокое кровяное давление, ишемическая болезнь и осложнения после сердечного приступа.
К основным заболеваниям сердечных клапанов относятся:
- Эндокардит. Это инфекционное заболевание, которое вызывается бактериями, проникающими в кровь и оседающими на клапанах сердца. Этот процесс часто происходит при наличии уже имеющихся проблем с клапанами. Обычно болезнь можно лечить антибиотиками, но без терапии она может быть опасна для жизни. При серьезных повреждениях клапанов из-за эндокардита может потребоваться операция по их замене.
- Ревмокардит. Эта болезнь возникает, когда сердечная мышца и клапаны повреждаются в результате ревматической лихорадки. В прошлом ревматический порок сердца был распространен, однако современная медицина успешно предотвращает его с помощью антибиотиков при лечении заболеваний, ведущих к его появлению. Симптомы могут проявиться спустя много лет после первоначального заболевания.
Заболевания перикарда. Эти болезни касаются перикарда – оболочки, окружающей сердце. Одной из самых распространенных форм является перикардит, воспаление перикарда, которое может возникать под влиянием вирусов, воспалительных процессов или после операций на сердце.
Кардиомиопатия. Это заболевание самой сердечной мышцы, которая может утолщаться, терять эластичность или растягиваться. Подобные изменения могут привести к недостаточной функциональности сердца.
Существуют множество причин кардиомиопатии, включая наследственные факторы, реакции на некоторые медикаменты или токсические вещества, такие как алкоголь, а также вирусные инфекции. Иногда химическая терапия, используемая для лечения рака, может способствовать развитию заболевания. В некоторых случаях врачи не могут выявить конкретную причину, это состояние называют идиопатической кардиомиопатией.
Врожденные пороки сердца. Эти пороки формируются в процессе развития сердца у плода. Они могут проявляться сразу после рождения или оставаться без симптомов до взрослой жизни.
Одними из самых распространенных проблем являются отверстия в перегородке сердца, разделяющей левые и правые стороны. В большинстве случаев решение вопроса требует хирургического вмешательства.
Еще один пример порока – стеноз легочной артерии, который ограничивает кровоток к легким, подлежащий хирургической коррекции.
У некоторых новорожденных может оставаться открытым артериальный проток, что приводит к неправильному кровообращению. В таких случаях врачи могут применить как медикаментозное, так и хирургическое лечение.
Способы лечения сердечных заболеваний
После диагностики сердечного заболевания врач будет интересоваться симптомами, которые ощущает пациент, оценит его медицинскую историю и проведет физическое обследование: прослушает сердце, измерит пульс и артериальное давление.
При подозрении на сердечное заболевание могут быть назначены дополнительные исследования, например, ЭКГ, позволяющая выявить аномалии работы сердца. Затем могут выполняться рентгенография, эхокардиография, компьютерная томография, магнитно-резонансная томография или ангиография для получения изображений сердца. Также может быть рекомендовано стресс-тестирование.
Так как сердечные заболевания имеют разные формы, методы лечения зависят от конкретного состояния. Лечение может включать прием медикаментов, контроль состояния и управление симптомами.
Для лечения врожденных пороков сердца могут назначаться препараты. Небольшие проблемы часто не требуют медикаментозного лечения, а в более запущенных случаях возможно проведение катетеризации или операции. В редких ситуациях врожденный порок сердца невозможно вылечить.
Лечение сердечной недостаточности зависит от причины. Пациенты, как правило, принимают специальные препараты для управления симптомами. В некоторых случаях может понадобиться установка имплантируемых устройств, таких как дефибрилляторы или кардиостимуляторы, для поддержки работы сердца. Пересадка сердца может быть необходима лишь определенной группе пациентов с выраженной сердечной недостаточностью.
Заболевания сердечных клапанов могут требовать медикаментозной терапии, но в сложных случаях единственным эффективным методом лечения может стать операция. Операция может включать как замену клапана на искусственный, так и восстановление его нормального функционирования.
Ишемическая болезнь сердца может быть устранена с использованием различных медикаментов, включая бета-адреноблокаторы, препараты, разжижающие кровь, и ингибиторы АПФ. Специалист может прописать лечение, направленное на снижение повышенных показателей холестерина и артериального давления. В случаях более серьезных заболеваний возможно применение хирургических методов, таких как шунтирование или баллонная ангиопластика с установки стента.
Тактика лечения кардиомиопатии определяется ее этиологией. Врач может рекомендовать медикаменты, а в сложных ситуациях — пересадку сердца, в зависимости от тяжести состояния пациента.
Аритмии сердца требуют индивидуального подхода в зависимости от их типа. Часто назначаются препараты для восстановления нормального ритма. Так же могут быть прописаны антикоагулянты, такие как Варфарин, для предотвращения тромбообразования, или предложена процедура кардиоверсии. В некоторых случаях необходимы электрофизиологические исследования или методы абляции.
Перикардит не всегда требует активного вмешательства, поскольку может проходить самостоятельно. Тем не менее, специалист может порекомендовать противовоспалительные средства. В случае хронического течения заболевания может потребоваться дренаж для удаления жидкости из перикардной полости. При тяжелых формах может быть назначена операция на сердце или лечение кортикостероидами.
При отсутствии других лечебных подходов может быть рекомендована пересадка сердца, которая обычно проводится при серьезном риске сердечной недостаточности, при наличии пороков сердца, в тяжелых случаях ишемической болезни или дилатационной кардиомиопатии.
Профилактика сердечно-сосудистых заболеваний
Существует множество методов профилактики заболеваний сердца.
- Правильное питание. Следует уменьшить потребление соли и сахара, включая в рацион рыбу и нежирное мясо, свежие фрукты, овощи и цельнозерновые продукты. Для молочных изделий лучше выбирать обезжиренные варианты. Важно также сократить употребление трансжиров, содержащихся в печенье и кондитерских изделиях. Полностью исключать жиры не стоит, полезными являются оливковое масло и орехи.
– Антиоксиданты, клетчатка, вода и важные минералы положительно сказываются на состоянии сердечно-сосудистой системы в целом, – отмечает специалист в области внутренних болезней. – Однако у некоторых пациентов с определенными заболеваниями органов пищеварения или диабетом необходимы ограничения. Оптимальное количество фруктов и овощей для ежедневного потребления рекомендуется уточнять у врача.
- Активный образ жизни. Для снижения вероятности сердечно-сосудистых заболеваний нужно заниматься физической активностью. Упражнения укрепляют сердце и улучшают кровообращение, а также помогают поддерживать здоровый вес, что значительно снижает риск возникновения высоких показателей артериального давления и холестерина.
– Недостаток физической активности — одна из основных причин сердечно-сосудистых заболеваний, – подтверждает специалист в области внутренних болезней. – Рекомендуется поддерживать нормальную активность на протяжении дня и выполнять более интенсивные аэробные тренировки 3-4 раза в неделю (если нет противопоказаний).
Начать можно с 30-минутных пеших прогулок быстрым шагом 5 раз в неделю. Полезны также силовые тренировки. Если невозможно заниматься физической активностью целиком, удобно разбить занятия на несколько коротких подходов – по 10 минут в утреннее, дневное и вечернее время.
Садоводство и выгул собаки могут также служить отличной профилактикой сердечных заболеваний.
- Полноценный сон. Здоровый 8-часовой сон поможет сохранить здоровье сердца.
- Управление стрессом. Старайтесь снижать уровни повседневного стресса.
– В этом могут помочь регулярные прогулки на свежем воздухе, общение с близкими, занятия спортом и активная половая жизнь, – подчеркивает специалист в области внутренних болезней.
- Отказ от вредных привычек. Употребление алкоголя и курение повышают риски сердечно-сосудистых заболеваний. Лучше полностью исключить эти привычки. При этом опасно не только активное, но и пассивное курение.
– Принятые государством меры по снижению вреда от курения важны, но каждый должен также стараться уменьшить свое воздействие от пассивного курения: оставлять верхнюю одежду при входе в помещения, проводить влажную уборку, – советует специалист в области внутренних болезней. – Для тех, кто не может отказаться от курения, предлагаются индивидуальные планы отказа от табака и открываются кабинеты помощи.
- Регулярные визиты к врачу. Важно своевременно проходить обследования на диабет, контролировать артериальное давление и уровень холестерина. Чем раньше выявляется заболевание, тем легче его лечить.
Часто задаваемые вопросы
На вопросы о сердечно-сосудистых заболеваниях отвечает специалист в области внутренних болезней.
Как распространены сердечно-сосудистые заболевания?
Заболевания сердца и сосудов являются одними из самых распространенных. Важно отметить, что они занимают лидирующие позиции среди причин смерти, опережая любые другие группы заболеваний. По данным Всемирной организации здравоохранения, в 2016 году сердечно-сосудистые заболевания стали причиной почти третьих смертей в мировом масштабе, что составило около 18 миллионов случаев.
В России сердечно-сосудистые заболевания имеют огромную распространенность, и процент случаев заболеваемости и смертности значительно выше, чем в среднем по миру.
С какого возраста возможно развитие сердечно-сосудистых заболеваний?
Сердечные заболевания, включая ишемическую болезнь, инфаркт миокарда и аритмии, могут возникать не только у пожилых людей. К сожалению, наблюдается тенденция к «омоложению» этих заболеваний.
Поэтому необходимо быть внимательными к состоянию сердечно-сосудистой системы независимо от возраста — патология может проявляться даже у детей.
С возрастом повышается уровень холестерина в сосудах, увеличивается размер сердца, его стенки утолщаются, что требует большего питания, а также может повышаться артериальное давление даже у людей, у которых оно было нормальным. Увеличение частоты сердечных сокращений требует повышенного кислородоснабжения, что также является фактором риска сердечных заболеваний.
Все эти изменения, особенно в сочетании с другими заболеваниями — ожирением, диабетом, ревматическими болезнями, анемией и дефицитом витаминов — способствуют постепенному росту заболеваемости сердечно-сосудистыми заболеваниями с возрастом.
Кто чаще сталкивается с сердечно-сосудистыми заболеваниями — мужчины или женщины?
На зрелом этапе жизни заболевания чаще наблюдаются у мужчин. Однако после наступления постменопаузы у женщин риск сердечно-сосудистых заболеваний увеличивается и со временем становится сопоставим с таковым у мужчин.

